今回はSRIによる胎児への影響についてお伝えします。
著書『読んでやめる精神の薬』から下記抜粋します。
SRIによる胎児への影響
SRI、特にパキシルは、それを使った子への直接の影響だけでなく、女性が使った場合は、妊娠時の母体への毒性や不妊、妊娠後には流産や早産、胎児の先天異常(心臓奇形など)、出生後に起きる急性の症状として、呼吸窮迫症候群やけいれん、新生児死亡、持続性肺高血圧症が数多く報告されていますし、精神神経系の発達障害などについても大いに懸念されます。
胎児や新生児へのSRIの影響を早くから問題視していたイギリスの精神科医、デイビッド・ヒーリー氏は、「GSK社が実施した試験に基づき、FDAは同社に対して〇五年、パロキセテンの妊娠に関する表示をカテゴリーDに変更するように要請したが、この試験結果が発表されたのは二年後の〇七年のことであった」と述べています(TIP誌〇九年八・九月合併号)。
そして、GSKが提供したデータをきちんと解析すれば、催奇形性のリスクについて、重度の異常の発生は三〇%、心臓の欠陥に特化すれば五〇%も増大するという統計学的に有意な結果が出ていることを報告しています。
私は、こうした胎児の異常が動物実験で認められなかったのかについて、日本で承認の根拠になった資料(新薬申請資料概要)を点検してみましたが、その結果、多数の重大な事実を発見しました。
動物実験において特に目立ったのは、新生児死亡率の増加、親動物(オス・メスとも)に用量依存性の有意な死亡、不交配、不交尾、不妊(不受胎)、流産(全吸収)、着床後胎児の死亡の増加などでした。また、オスのみが使用した場合の不妊も認められました。
そこで、人でも同様のことが起きるのではないかと考え、症例や疫学調査報告を調べた結果、SRIを使用した母親から生まれた新生児には、出生の環境の激変に耐えられないための、けいれんや急激な呼吸困難を中心とする症状(呼吸窮迫症候詳)や持続性の肺動脈高血圧(新生児遷延性肺高血圧症)が多く起きることが、疫学調査で確かめられていることがわかりました。出生直後の症状は、中毒症状と離脱症状が混じったような症状で「新生児適合不良」とも呼ばれています。
パキシルなどのSRIが、セロトニンやドパミンといった生命活動の根幹にかかわる物質を増加させることは、すでに述べました。セロトニンやドパミンには、血管収縮作用があります。生命維持のために必要な血圧を保ち、血管が破れたときには収縮して、止血を促します。しかし、その過剰状態が続くと、局所は虚血(貧血)に陥ってしまいます。
胎児は血管をつくりながら成長しているので、その血管が収縮を続けると、その部分の成長が一時的に止まるであろうことは、想像に難くありません。妊娠中にSRIを服用するということは、お腹の中の胎児の血中濃度にも急激な変化が起こり得るということでもあり、先天異常を増加させることもあり得ると考えておくべきなのです。
さらに、セロトニンは、出血した際に、血小板の凝集を起こさせ、血液を固まらせる働きをしています。SRIは血小板が活性化されるのを阻害しますので、たとえ小さくても、出血が起きたときには、止血することが難しくなります。妊娠中に出血傾向が高まることはとても危険であり、流産や早産が生じる可能性も十分に考えられるのです。
生まれてからもつきまとう悪影響
母親が妊娠中に使用していたSRIは、胎内でそのまま胎児に移行します。流産や早産はそのために起きると考えられますが、無事に妊娠満期となり、出生できたとしても、母体内とは環境が一変し、SRIの血中濃度が急激に低下します。その変化に適応しきれないために、さまざまな症状が生じることは容易に想像できます。急速に中毒症状と離脱症状が混じったような複雑な症状が出現します。重症の呼吸障害(無呼吸、呼吸抑制、呼吸困難など)や虚脱、低血糖などをともなう「呼吸窮迫症候群」やけいれんは、典型的な新生児適合不良の症状といえるでしょう。これらの症状は、おおむね、SRIが急速に減少したための離脱症候群と考えられていますが、中毒性の変化である可能性も否定しきれないので、「新生児適合不良」と呼ばれています。
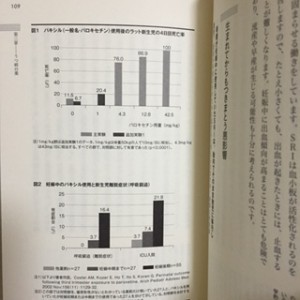
動物実験では、多くのラットが三日目までしか生きられなかったという結果が出ています(109頁図1)。
体重五〇kgの人に換算すると、一日四三㎎にあたる量のパキシルを投与した場合、出生後四日まで生きられなかったラットは七六%にも上りました。毒性がないとされる一日一〇㎎換算まで減らしても、死亡率は二〇・四%と高いものでした。この実験結果は、人でも、妊娠母体がパキシルを服用したときの胎児への危険性の高さを示しています。
パキシルに限らず、SRIを服用後、中断した場合に離脱症状が生じることは、九三年から報告されはじめ、広く認められています。
〇二年に実施されたコポート調査では、パキシルを妊娠後期に服用していた五五人の妊婦と、妊娠後期には服用しなかった五四人から生まれた対照群である新生児(母親数と同数)とを比較しています(109頁図2)。その結果、パキシルを服用したグループ五五人のうち一二人(二二%)から生まれた新生児が、集中治療(ICU入院)と長期入院を要しました。もっとも多かった症状は呼吸窮迫で九人(一六・四%:うち一人は低血糖も合併)、ほかに、徐脈、低血糖、哺乳障害が各一人でした。服用しなかったグループでは五四人中三人(五・六%)に合併症を生じ、ICUに入院する必要がありました。二つのグループの差は明らかです。
また、早産率でも、服用したグループ二〇%(二人)に対して、服用しなかったグループが三・七%(五四人中二人)と、有意な差が生じました。
厚労省(医薬品医療機器総合機構)に報告された新生児離脱症候群の症例は、〇八年までに、パキシルが二一件、フルポキサミンが六件、セルトラリンが二件、ミルナシプランは○件でした。内容的に新生児離脱症候辞が考えられる新生児仮死の一四件などを加えると、パキシルは六八件、フルボキサミンは八件、セルトラリンは三件、ミルナシプランは二件となります。先天性心疾患を中心とする先天異常は、フルポキサミンやセルトラリンでは○件ですが、パキシルでは一九件ありました。
日本におけるパキシルとフルボキサミンの出荷額と平均薬価から求めた推定使用者数(万人年)を考慮すると、新生児離脱症候群が起きる危険度は、パキシルがフルポキサミンの八倍となっています。
胎内でSRI依存状態となり、出生後に離脱症候雑として、けいれんや無呼吸、脳症、循環虚脱、昏睡などの重篤な害反応を受けた子どもは、その後のセロトニン系の正常な発達が阻害され、ひいては精神や神経の発達に障害が残る可能性が懸念されます。
その懸念の根拠となる動物実験があります。シタロプラム(日本で一一年に発売されたレクサプロの元物質)を新生児期(出生後八〜二一日) のラットに使用したところ、成長後に多動や性行動の低下が認められたのです。
また、メーカーが実施したパキシルの動物実験(前出の国への承認申請に用いた申請資料概要)によれば、新生児の明らかな骨格の奇形は認めなかったとされていますが、変異の割合は用量が増すごとに増加しており、他の異常と合わせて考えると、関連ありと見るのが自然でしょう。
SRIは、新生児持続性肺高血圧症も自然の発症の数倍に増加させます。そしてこれも、パキシルがもっとも起こしやすいのです。
新生児が肺高血圧を起こす原因はいくつかありますが、母親がSRIを服用していた場合にも、新生児はこの病気になりやすいのです。後述するように、SRIの添付文書には、妊娠初期と後期にSRIを用いると、用いていなかった場合の三・六倍肺高血圧を起こしやすかったとあります。別の疫学調査では、五倍起こしやすいとされています。そしてパキシルは、二〇倍超の危険度ですので、SRIの中でもっとも起こしやすいのです。
さらに危険なのは、SRIを用いていて早産(二八週末満)で生まれた子です。SRIを用いていなかった子に比べて、新生児遷延性高血圧症の危険度が約三〇倍であったと報告されています。
SRIを使っていると、どうして新生児持続性肺高血圧症が起きるのかについて、疫学調査を報告した論文にもあまり書かれていません。ですが、説明は可能です。SRIの離脱症状として起きる呼吸窮迫による低酸素血症と、SRIの離脱による血液凝固が高まることが関係しているでしょう(おそらく後者が主)。
先にも述べたように、けがなどで止血したときには血小板が活性化する必要があり、そのためには、セロトニンを血小板内に取り込む必要があります。ところが、パキシルなどのSRIはこれを阻害するために、血小板の活性化を弱めます。すると、たとえ小さくても、出血が起きたときには、止血することが難しくなり、流産や早産が生じる可能性も十分に考えられるのです。
SRIを服用していた母親から生まれた子では、SRIの濃度が急速に低下しますから、胎内とは逆に、その反動として凝固能が高まり、肺動脈に微小な血栓を生じて血管を閉じてしまいます。そのために肺動脈圧が高まると考えるのは自然なことです。早産(二八週未満)で生まれた子に新生児持続性肺高血圧が三〇倍も多かったというのは、早産で生まれた子は、母親の胎内ではSRIの濃度がとても高く、出生後に血中濃度が低下する落差が大きく、その反動としての凝固能の高まりも大きいために、血栓もできやすく、肺動脈高血圧も起きやすいと考えられます。
さらには、肺動脈圧が高まれば、卵円孔や、欠損した心室中隔が自然に閉鎖するのを困難とし、それが永続的な心房中隔欠損や心室中隔欠損につながる可能性が高くなることは、容易に推察されます。
以上、抜粋終わり
上記のことを知ると恐ろしくて妊婦には使用できませんね。
あなたはどうしますか?
よくご自分で検討してください。